张彤主任分享:
在现有公立医院创收养自己的付费模式下,企图要求甲状腺外科医生自觉纠正过度治疗甲状腺结节的现状是不现实的,我强烈建议把甲状腺结节的患者管理纳入超声科管理,至少与超声医生的直接利益无关,医生会更加站在患者的角度来考虑得失。
有研究表明,甲状腺微小乳头状癌患者在5年随访中,仅有4.6%~7%出现了肿瘤生长,1%~1.5%者出现了淋巴结转移,这可是在没有经任何治疗的情况下。
本文提要
疑问:甲状腺,癌症大流行了?
处理:甲状腺,上去就来一刀?
抉择:甲状腺,我底该怎么办?
“医生,我怎么莫名其妙就长结节了?”
“医生,我这个结节会不会就是癌啊?”
“医生,我这个结节要不要马上开刀?”
随着人们体检意识和诊断技术的不断提高,越来越多的患者开始有类似的疑问,不少医生听到患者这样的“结节三连”也是头疼得很。“甲状腺结节”“甲状腺癌”“甲状腺乳头状癌”,种种名词搞得患者晕头转向,让医生也难以抉择——监测还是手术?该怎么动刀?来一刀真的好吗?
一、疑问:甲状腺癌大流行了?
这真的是一个问题!
近年来,全世界的甲状腺癌发病率显著上升。年龄标准化后的统计数据显示,2016年全球甲状腺癌的发病率为男性2.2/10万人·年,女性4.4/10万人·年,2006~2016年发病率增长了50%,在所有的癌症中涨幅最大。不过,甲状腺癌的死亡率并没有应声上涨,2016年甲状腺癌的死亡率为男性0.6/10万人·年,女性0.7/10万人·年[1] ——是我们的诊断技术突飞猛进,还是大家都能妙手回春了?
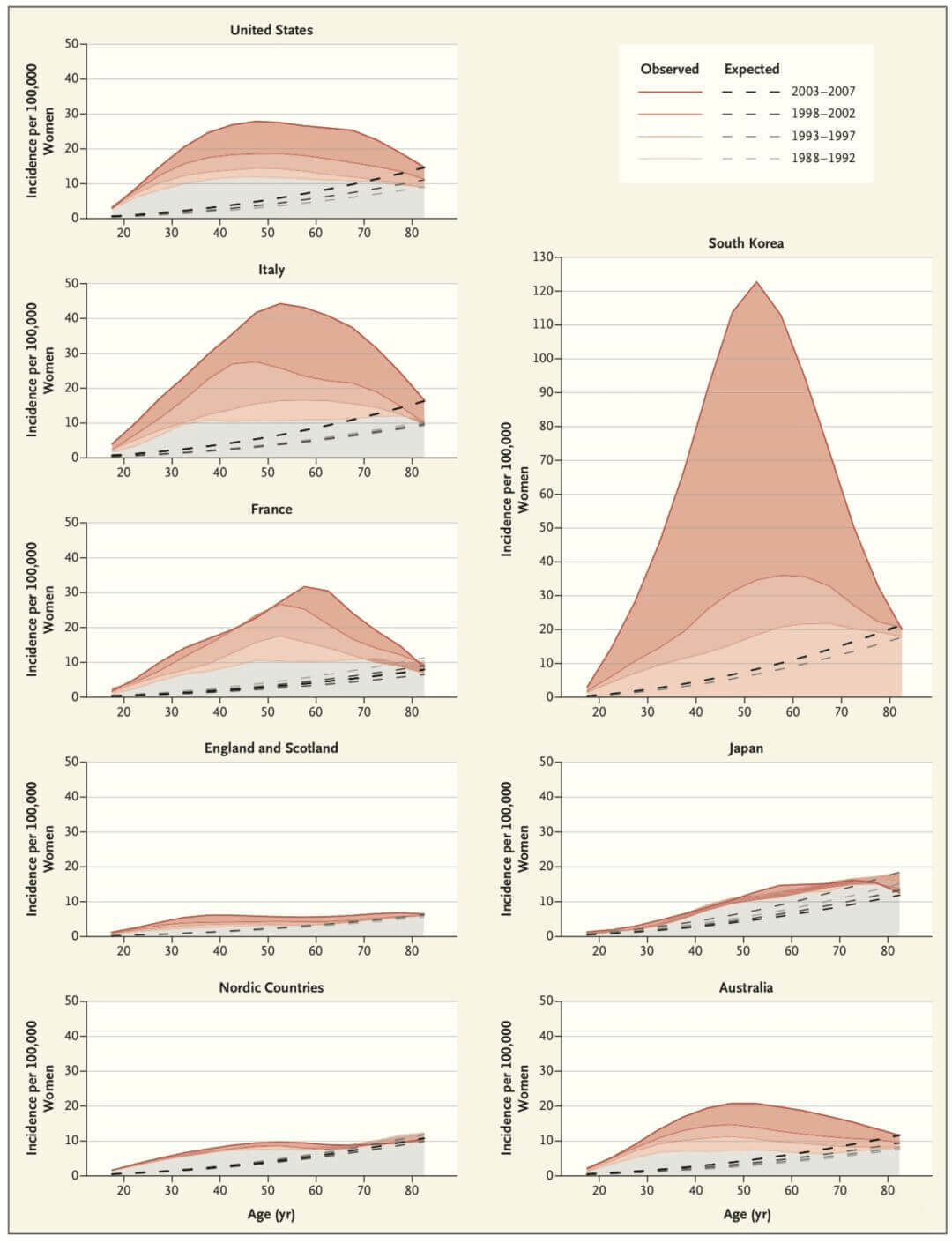
Fig 1.1 甲状腺癌在全球就像一个“传染病”,发病率连年增高
这一话题并不新鲜,2016年NEJM(IF: 79.258)上就有一篇述评表达了相似的观点,甲状腺癌的发病率在全球12个国家节节攀升,宛若“传染病”,很可能是过度诊断的影响[2]。述评认为,过度诊断占韩国甲状腺癌病例的90%,美国、意大利、法国和澳大利亚过度诊断占到70%~80%,在日本、北欧国家、英格兰、苏格兰的甲状腺癌病例中占比也高达50%,涉及47万名女性和9万名男性。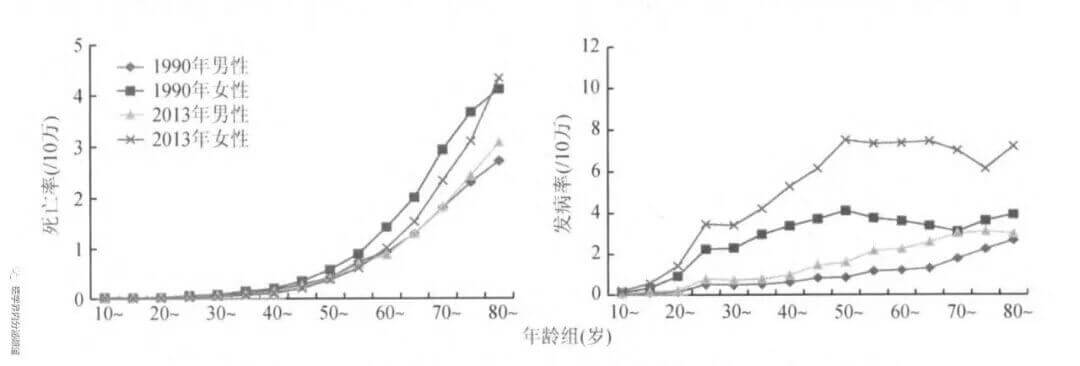
Fig 1.2 中国各年龄人群甲状腺癌发病率高歌猛进,死亡率变化不大
无独有偶,中国的数据也显示,1990~2013年甲状腺癌的标化发病率升高了65.60%,其中女性更是上升了72.86%;而甲状腺癌标化死亡率则下降了14.29%,其中女性下降了22.00%[3] ——中国可能同样存在着甲状腺癌过度诊断、过度治疗的问题。

Fig 1.3 述评2018年7月26日发表于NEJM
而2018年7月26日同样发表NEJM上的述评则又将这一话题推倒了风口浪尖[4]。对于甲状腺癌,尤其是甲状腺微小乳头状癌的处理,已经不再仅是医生之间的话题,越来越多的脖子上长着甲状腺结节、甲状腺癌、甲状腺微小乳头状癌的患者,也伸长着脖子等待讨论的结果——要不要动刀?怎么动刀?动刀真的好吗?
让我们来看看,由达特茅斯卫生和临床实践研究所H. Gilbert Welch教授和波士顿布列根和妇女医院外科Gerard M. Doherty医生联袂操刀的这篇述评怎么说?

Fig 1.4 述评作者H. G. Welch & G. M. Doherty
在本次的述评中,作者认为发病率的高企与死亡率稳定表明存在大量的过度诊断,这些诊断对于临床预后影响存疑。因此,首先需要努力减少不必要的甲状腺癌诊断[4]。
类似的观点在2018年3月CA Cancer J Clin(IF: 244.585)上发表的一篇关于甲状腺结节处理的总结中也能见到[5]。这一总结指出,无论是如何发现的甲状腺结节,这些患者都应该接受一次甲状腺超声检查,确定结节的大小并评估其性质。
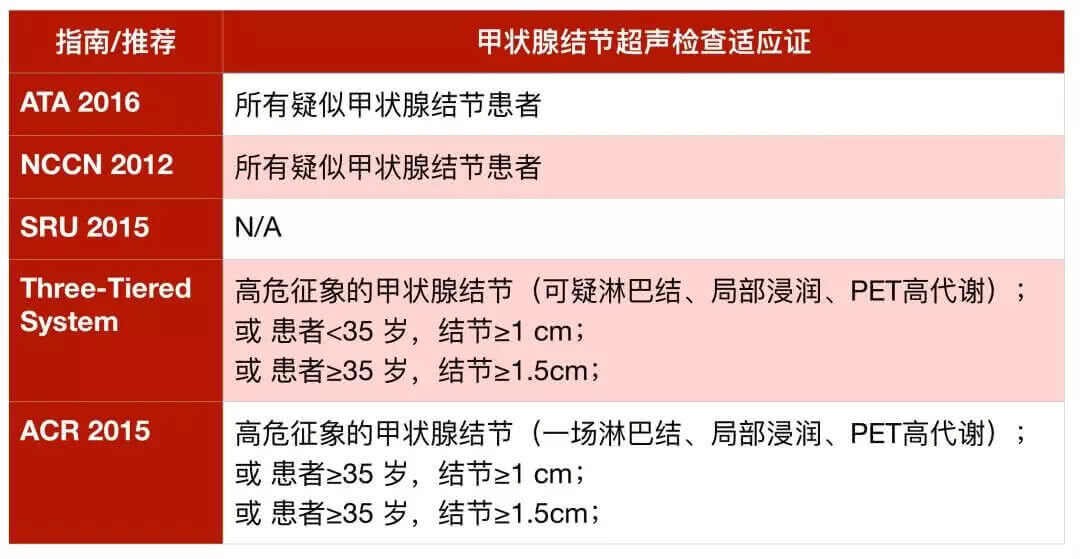
Tab.1 各类指南/推荐中甲状腺结节超声检查适应证
不过,仅建议临床或影像学上提示恶性可能的甲状腺结节,接受甲状腺细针穿刺抽吸活组织检查(fine needle aspiration biopsy, FNAB)。各个指南对此的适应证不尽相同,但大多数都同意FNAB适用于直径大于10mm的任何实性或低回声结节或超声具有可疑征象的结节。

Tab.2 指南/推荐中甲状腺结节FNAB的适应证
适度的诊断是需要的,但过度诊断却不一定能带来好处。然而,对于已经确诊为甲状腺微小乳头状癌的患者,处理上的选择显得更为重要。
二、处理:甲状腺,上去就来一刀?
救救甲状腺!甲状腺那么可爱,你们为什么要切它!?
1、 切切切!真的更好吗?
在本次的述评中,作者基于这一疾病的自然史特点,更倾向于对其采取积极监测(active surveillance)的手段,而非直接手术[4]。他们指出,美国目前大约有80%的局部甲状腺乳头状癌(直径≤2cm)患者接受甲状腺全切术,比例较30年前大大增加,但这些微小的肿瘤实际上很难导致临床的疾病或者死亡。
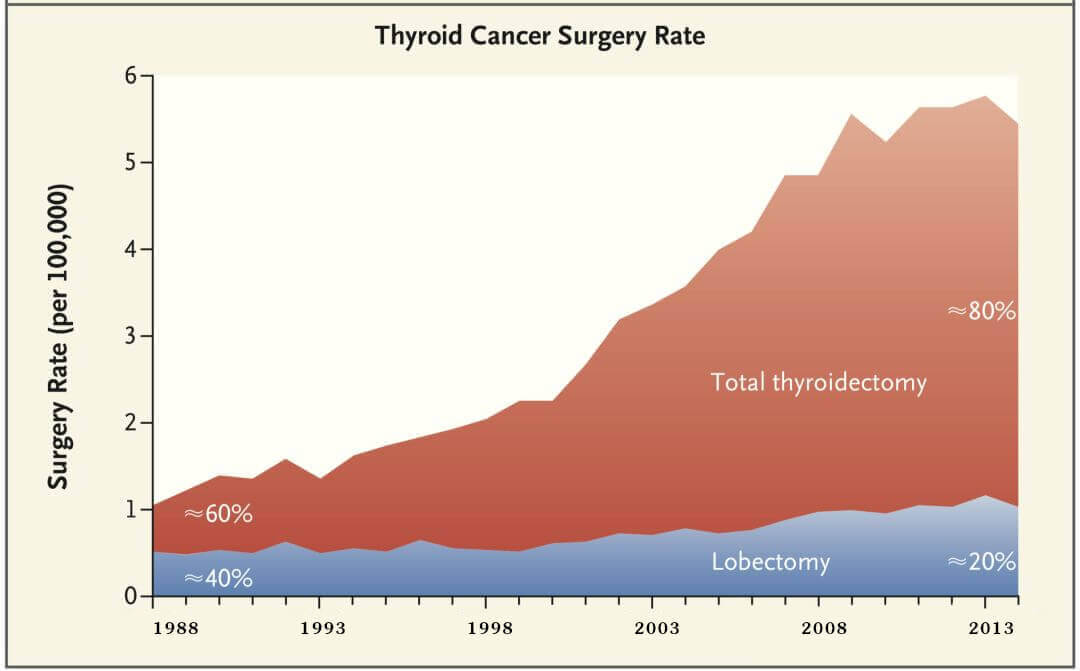
Fig 2.1 目前80%的局部甲状腺乳头状癌患者接受了甲状腺全切术
先前也有观察发现,291名患者在25个月的中位监测期间,80.2%的低风险乳头状甲状腺癌患者的肿瘤体积保持稳定,甚至有6.7%的患者肿瘤体积缩小了50%以上,而增大了50%以上的患者占比则为12.7%。研究认为,对于大部分患者的肿瘤来说,采取三维的积极监测或许比立即手术更好[6]。
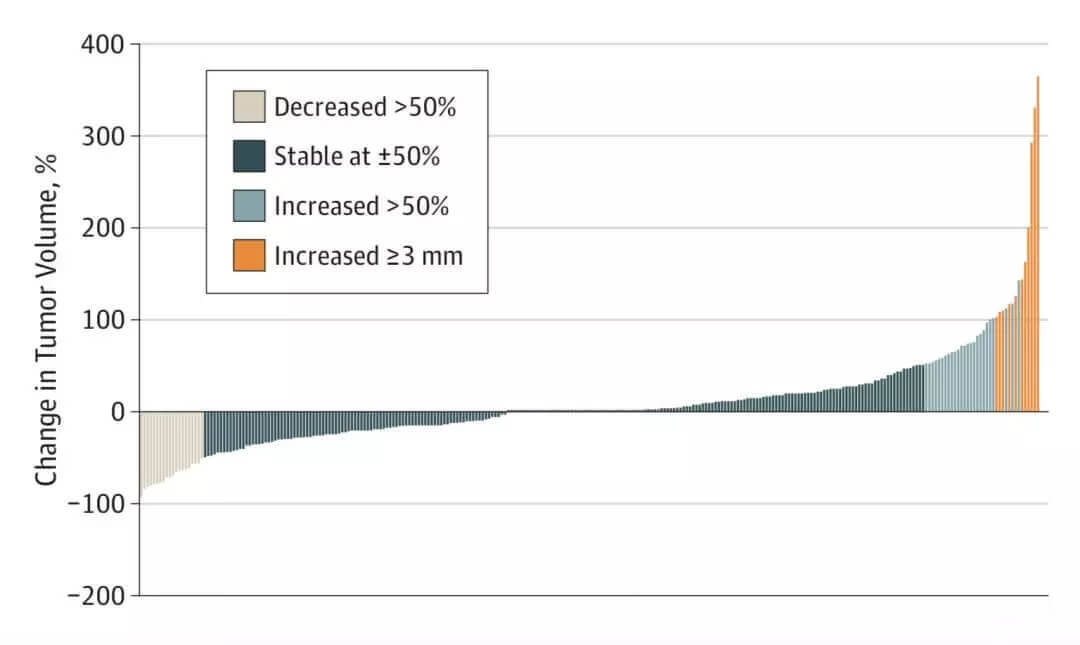
Fig 2.2 监测期间80%的患者肿瘤体积稳定
只是,许多患者并不想在自己的脖子上留一个“定时炸弹“,万一啥时候就栽在这病上了呢?
同样,医生对于这一选择也存在疑虑。在日本,越来越多的医生和患者接受了积极监测,但不同医生在此问题上的意见差异还是很大[7];而澳大利亚的医生对于向患者推荐积极监测仍然感觉心里有个疙瘩[8]。在我国需要考虑的问题则更为复杂,医生往往倾向于采取更为积极的方案,毕竟会害怕患者来“秋后算账”啊!
以积极监测替代立即手术,对于患者和医生都是一个挑战。
2、 切切切!到底怎么切?
既然大家都更愿意来上一刀,那么如何动刀就变成接下来讨论的重点。
目前对于甲状腺微小乳头状癌主要有两种手术方式,即甲状腺全切术(total thyroidectomy)和甲状腺腺叶切除术(lobectomy)。
甲状腺全切术是一种“完整”的手术,能够把整个甲状腺都一举拿下;但这一手术方式可能导致喉返神经受损,也可能损伤到4个甲状旁腺导致甲状旁腺功能减退,并且需要终生使用甲状腺素替代治疗。而腺叶切除术则仅去除大约一半的甲状腺,包括一侧受累的腺叶+峡部,神经损伤的风险较低,没有甲旁减的风险,保留下来的甲状腺组织能使大部分患者避免终身的激素替代治疗。
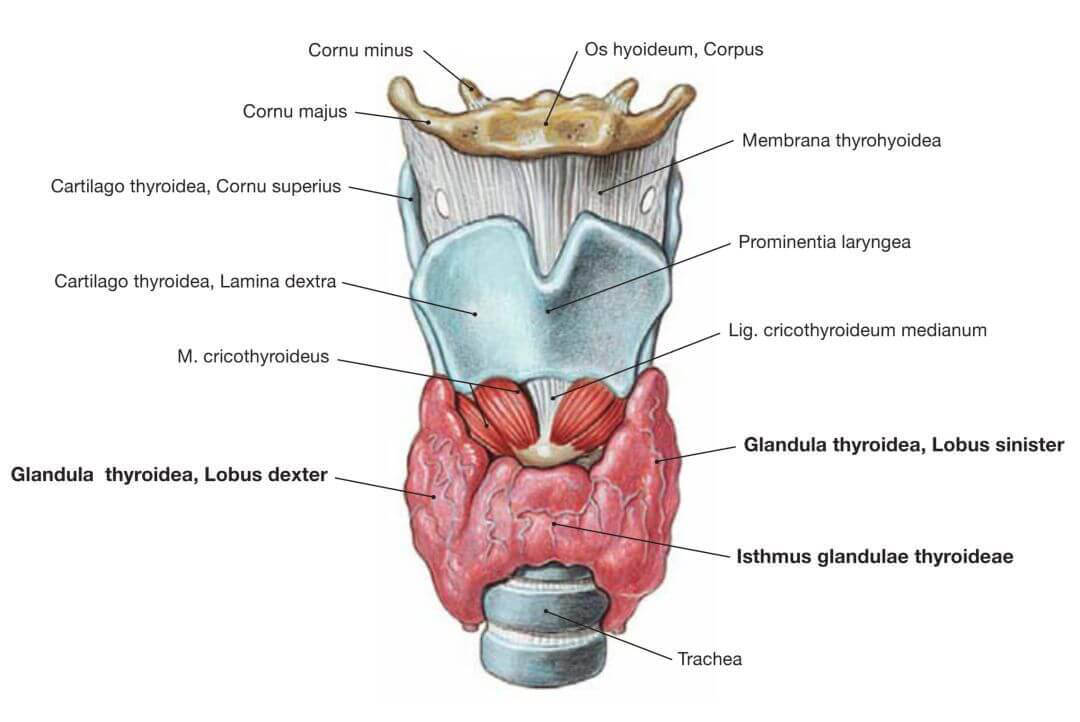
Fig 2.3 甲状腺的右叶、右左及峡部
甲状腺微小乳头状癌的死亡率原本就很低,25年间的累积死亡风险仅为约2%;而越来越多的证据表明,这两种手术对于累积的死亡风险并没有影响[4]。照理来说,大家应该会更倾向于选择腺叶切除术。可是,现实却是很打脸——还是有大量的患者选择了甲状腺全切术。
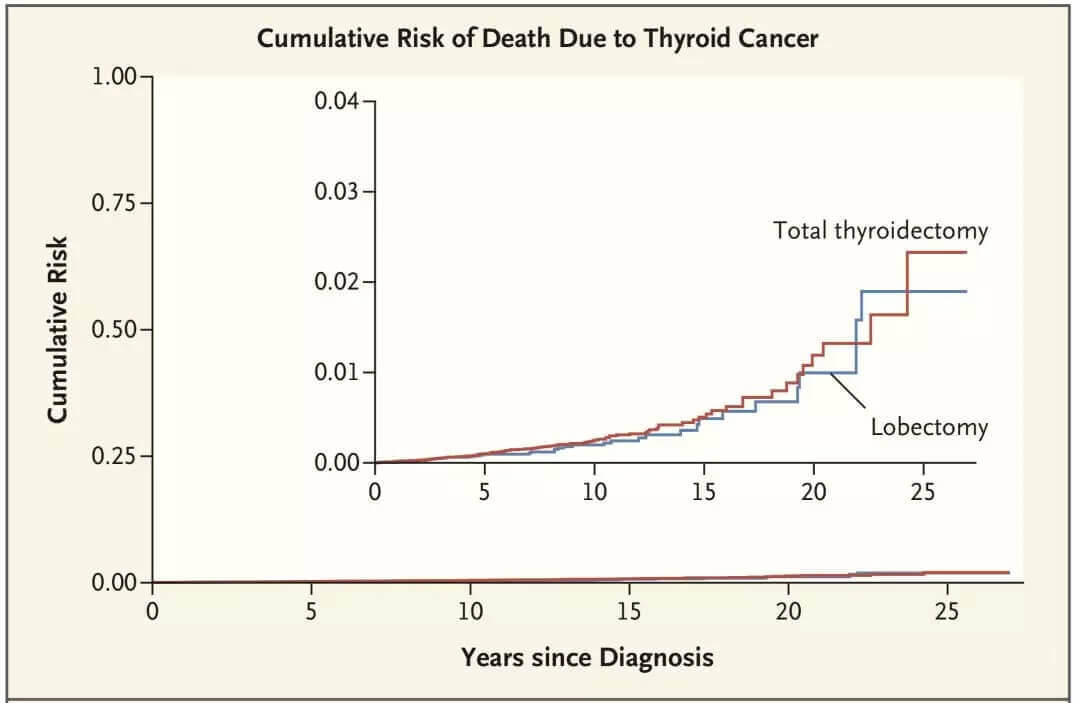
Fig 2.4 两种手术方式对患者的死亡风险没有影响
美国甲状腺学会(American Thyroid Association, ATA)的前任主席、梅奥诊所的John C. Morris III教授评论到:其实大家都知道许多患者接受了过度诊断和过度治疗,在ATA内部对此几乎没有争议,但重要的是“传播”这一理念——过度治疗可能比患病更糟糕。[9]
3、 切切切!最难的还是心理关!
虽然,在ATA 2009年的指南中建议,甲状腺全切术适用于任何直径大于1cm的分化良好的甲状腺癌,但ATA 2015年最新的指南中,对于甲状腺微小乳头状癌建议积极监测,对于分化良好的、直径小于4cm甲状腺癌建议采用甲状腺腺叶切除术[10]。在这一改变之后,首次治疗就选择甲状腺全切术的比例从61.0%下降到了31.4%,甲状腺全切术占所有手术的比例也从73.9%下降到了20.0%[11]。
这说明这一理念的“传播”还是略有成效,但本篇述评的作者认为这一速度还不够快。毕竟,告诉患者他得了一种不需要手术的癌症,对于传统的观念还是一种挑战。
中国2016年的甲状腺微小乳头状癌诊断与治疗中国专家共识中也指出,选择密切观察需要“患者心理压力不大、能积极配合”;对于选择了密切观测的患者,如果“患者改变意愿,要求手术”,则也应考虑手术治疗[12]。
对医生来说,也很容易担忧、焦虑治疗不足可能会造成不良后果。述评作者Welch教授和Doherty医生认为:传统的治疗路径和监测策略是为高风险的患者所设计的,对于医生来说,要他们不为患者“竭尽全力”,而是“及时收手”,还是有些困难[4,9]。同样来自达特茅斯研究所的Louise Davies教授认为:这一改变还需要很长时间[9]。
遇到符合积极监测条件的患者,比起种种推荐意见,大家最难过的还是心里的一道坎啊!
三、抉择:甲状腺,我底该怎么办?
从一不小心摸到个甲状腺结节,到体检超声发现甲状腺结节;从积极细针穿刺活检,到分子检测指导选择——能够为我们出谋划策的检测手段越来越多——但除了超声检查是必须的之外,仅有临床或影像学上提示恶性的甲状腺结节应该接受FNAB,对于甲状腺结节如何处理,则根据以甲状腺细胞病理学Bethesda报告系统出具的细胞病理学诊断结果决定[5]。
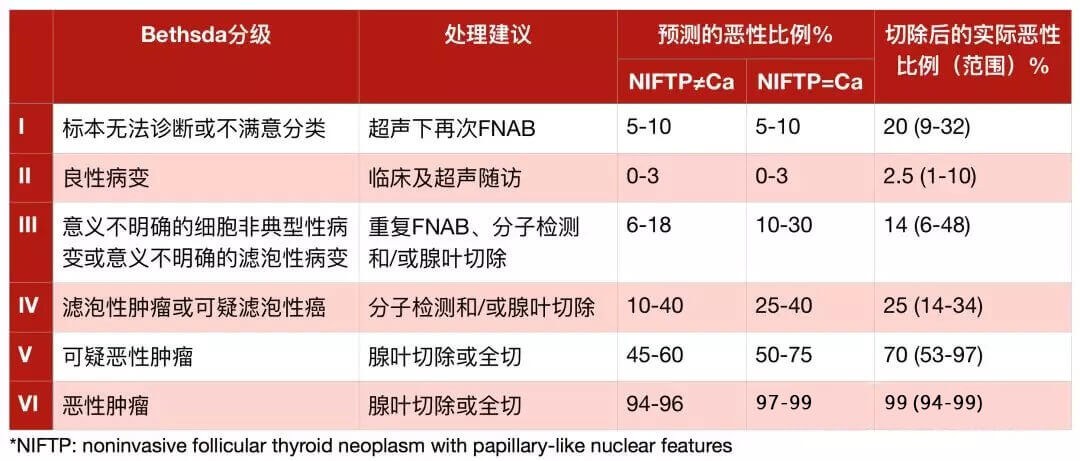
Tab.3.1 Bethesda病理诊断不同分级的处理建议及恶性比例预测
如果还是在犹豫,那分子检测也可以用于指导患者作出决定。继续积极监测还是立即进行手术?手术选择腺叶切除术,还是甲状腺全切?去年,宁光教授团队发表在Nat Commun(IF:12.353)上的研究也证实,良性甲状腺结节和甲状腺乳头状癌的分子特征不同,早早地就已经分道扬镳[13]。
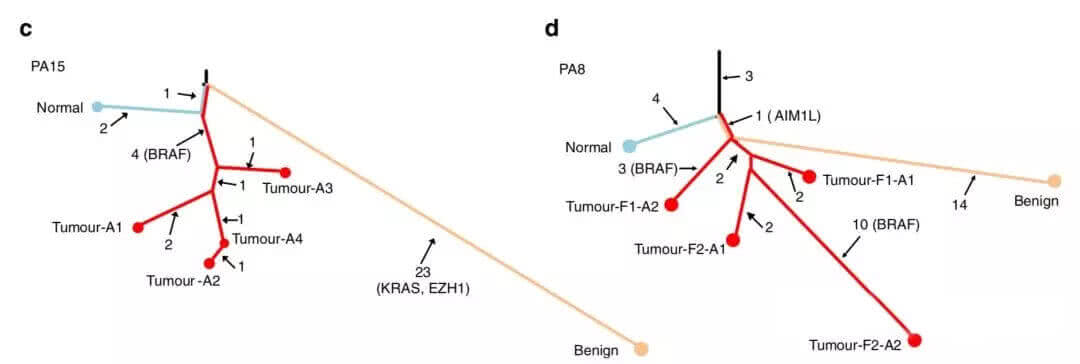
Fig 3.1 甲状腺正常组织(蓝)、良性结节(橙)和乳头状癌(红)从起源就分道扬镳
某些具有高风险的、持续不确定其性质的结节的患者,可能会对手术犹豫不决,但分子检测的结果可能会帮助他作出决定;具有低风险的、持续不确定其性质的结节的患者不愿意选择随访,那这样一个排除性的检测结果,可能让他在随访时更为安心[5]。
而回到本次的述评,作者认为甲状腺微小乳头状癌患者应该首先选择积极监测;对于那些选择或需要干预的患者,作者也明确指出,腺叶切除术可能是更好的选择[4]。
虽然有研究表明,甲状腺微小乳头状癌患者在5年随访中,仅有4.6%~7%出现了肿瘤生长,1%~1.5%者出现了淋巴结转移,15%接受了手术[15,16]。然而,微小、低危的甲状腺癌不选择手术,而是进行积极监测等非侵入式的管理,其成功与否和肿瘤本身、患者、医疗团队的许多特点都密切相关。患者的选择、进展时的干预以及这一选择的长期结局仍需要更多的研究去证实[5]。
虽然这篇文章仅针对甲状腺微小乳头状癌,但除了甲状腺癌之外,乳腺癌、前列腺癌、肺癌都面临着相似的疑虑——过犹不及。为了避免过度诊断和过度治疗,我们需要进一步收集、分析流行病学数据,掌握疾病发展自然史,了解更多不同诊疗方式对于疾病预后的影响,也可引入更精准的诊断方法,为患者提供最合适的治疗[4,9,14]。
*NIFTP: noninvasive follicular thyroid neoplasm with papillary-like nuclear features
REF:
[1] Global Burden of Disease Cancer Collaboration.(2018). Global, Regional, and National Cancer Incidence, Mortality, Years ofLife Lost, Years Lived With Disability, and Disability-Adjusted Life-Years for29 Cancer Groups, 1990 to 2016A Systematic Analysis for the Global Burden ofDisease Study. JAMA Oncol. 2018 Jun 2. doi: 10.1001/jamaoncol.2018.2706
[2] Vaccarella S, Franceschi S, Bray F, et al. (2016). Worldwide Thyroid-CancerEpidemic? The Increasing Impact of Overdiagnosis. N Engl J Med. 2016 Aug18;375(7):614-7. doi: 10.1056/NEJMp1604412.
[3] 丛舒, 方利文, 包鹤龄, et al. (2016). 1990年与2013年中国人群甲状腺癌疾病负担分析. 中华流行病学杂志, 2016, 6: 773-777. doi: 10.3760/cma.j.issn.0254-6450.2016.06.006.
[4] WelchHG & Doherty GM. (2018). Saving Thyroids — Overtreatment of SmallPapillary Cancers. N Engl J Med. 2018 Jul 26;379(4):310-312. doi: 10.1056/NEJMp1804426.
[5] Fisher, S. B., & Perrier, N. D. (2018). Theincidental thyroid nodule. CACancer J Clin. 2018 Mar;68(2):97-105. doi: 10.3322/caac.21447.
[6] Tuttle RM, Fagin JA, Minkowitz G, et al. (2017). NaturalHistory and Tumor Volume Kinetics of Papillary Thyroid Cancers During Active Surveillance.JAMA Otolaryngol Head Neck Surg. 2017 Oct 1;143(10):1015-1020. doi:10.1001/jamaoto.2017.1442.
[7] Ito Y, Miyauchi A, Kudo T, et al. (2018). Trendsin the Implementation of Active Surveillance for Low-Risk Papillary ThyroidMicrocarcinomas at Kuma Hospital: Gradual Increase and Heterogeneity in theAcceptance of This New Management Option. Thyroid. 2018Apr;28(4):488-495. doi: 10.1089/thy.2017.0448.
[8] Nickel B, Brito JP, Barratt A, et al. (2017). Clinicians’ Views onManagement and Terminology for Papillary Thyroid Microcarcinoma: A QualitativeStudy. Thyroid. 2017 May;27(5):661-671. doi: 10.1089/thy.2016.0483.
[9] Kristin Jenkins. Putting the Brakes onThyroidectomy, Medscape, 26 July 2018. Available at: https://www.medscape.com/viewarticle/899830 Last assessed on 2018-07-27.
[10] Haugen BR, AlexanderEK, Bible KC, et al. (2016). 2015 American Thyroid AssociationManagement Guidelines for Adult Patients with Thyroid Nodules and DifferentiatedThyroid Cancer: The American Thyroid Association Guidelines Task Force onThyroid Nodules and Differentiated Thyroid Cancer. Thyroid. 2016Jan;26(1):1-133. doi: 10.1089/thy.2015.0020.
[11] Hirshoren N, KaganovK, Weinberger JM, et al. (2018). ThyroidectomyPractice After Implementation of the 2015 American Thyroid AssociationGuidelines on Surgical Options for Patients With Well-Differentiated ThyroidCarcinoma. JAMA Otolaryngol Head Neck Surg. 2018 May 1;144(5):427-432. doi: 10.1001/jamaoto.2018.0042.
[12] 中国抗癌协会甲状腺癌专业委员会(CATO).(2016). 甲状腺微小乳头状癌诊断与治疗中国专家共识(2016版). 中国肿瘤临床, 2016, 10:405-411. doi: 10.3969/j.issn.1000-8179.2016.10.001.
[13] Ye L, Zhou XY, Huang FJ, et al. (2017). Corrigendum: the genetic landscapeof benign thyroid nodules revealed by whole exome and transcriptome sequencing.Nat Commun. 2017 Jun 5;8:15533. doi: 10.1038/ncomms15533.
[14] 骆斯慧. NEJM呼吁避免过度治疗甲状腺微小乳头状癌, NEJM医学前沿, 2018-07-26. Avaliable at: https://mp.weixin.qq.com/s/kEp8h7LRDx0p33MxjiKIyA Last assessed on 2018-07-26.
[15] Ito Y, Miyauchi A, Kihara M, Higashiyama T,Kobayashi K, Miya A. (2014). Patient age is significantly related to theprogression of papillary microcarcinoma of the thyroid under observation.Thyroid. 2014 Jan;24(1):27-34. doi: 10.1089/thy.2013.0367.
[16] Sugitani I, Toda K, Yamada K, Yamamoto N, IkenagaM, Fujimoto Y. Three distinctly different kinds of papillary thyroidmicrocarcinoma should be recognized: our treatment strategies and outcomes.World J Surg. 2010 Jun;34(6):1222-31. doi: 10.1007/s00268-009-0359-x.
[17] F. Paulson & J. Waschke. (2011). SobottaAtlas of Anatomy Latin Nomenclature, General Anatomy and Musculoskeletal System, 15th Edition. URBAN & FISCHER, Miinchen. pp.129, Fig 11.51.
作者:钟京谕
全文转载自医学界内分泌频道,点此查看原文。

